โรคติดเชื้อริกเก็ตเซียคืออะไร
โรคติดเชื้อริกเก็ตเซีย เป็นการเรียกกลุ่มโรคที่เกิดจากการติดเชื้อแบคทีเรียในวงศ์ริกเก็ตซิเอซี (order Rickettsiaceae) เชื้อแบคทีเรียเหล่านี้ไม่สามารถดำรงชีวิตอยู่ได้อย่างอิสระในสิ่งแวดล้อม มันจำเป็นต้องอาศัย เติบโต และเพิ่มจำนวนภายในเซลล์ของสิ่งมีชีวิตเท่านั้น โรคติดเชื้อริกเก็ตเซียเป็นโรคติดต่อจากสัตว์สู่คน (zoonosis) มีแมลงขาปล้อง (arthropod) เช่น เห็บ (tick) หมัด (flea) ตัวไรอ่อน (chigger) เป็นพาหะนำโรค และมีสัตว์เลี้ยงลูกด้วยนมขนาดเล็กเป็นแหล่งรังโรค (reservoir) เช่น หนู สุนัข แมว โดยมนุษย์จะสามารถติดเชื้อดังกล่าวได้โดยบังเอิญ (accidental hosts) เมื่อถูกกัดด้วยแมลงพาหะที่มีเชื้อก่อโรคอยู่
โรคติดเชื้อริกเก็ตเซียเป็นโรคที่ไม่ค่อยคุ้นหูกันมากนัก แต่รู้หรือไม่ว่าเป็นกลุ่มโรคที่แพร่ระบาดทั่วโลกในทุกๆทวีป รวมถึงประเทศไทยซึ่งพบได้ในทุกภาค ทุกฤดู รวมถึงกรุงเทพมหานครซึ่งชนิดของเชื้อก่อโรคจะแตกต่างกันไปตามแต่ละพื้นที่ที่พบ โรคในกลุ่มนี้ที่มีรายงานมากในประเทศไทยคือ โรคสครับไทฟัส (scrub typhus) หรือที่คนไทยเรียกกันว่า โรคไข้รากสาดใหญ่ และ โรคมูรีนไทฟัส (murine typhus) หรือบางครั้งเรียกกันว่า โรคไข้รากสาดใหญ่จากหนู ซึ่งทั้งสองโรคได้รับการระบุว่าเป็นหนึ่งในสาเหตุที่พบได้บ่อยที่ทำให้เกิดอาการไข้ฉับพลันไม่ทราบสาเหตุ (acute undifferentiated fever) ทั้งในเด็กและผู้ใหญ่ในเขตชนบทของประเทศไทย(1)
โรคสครับไทฟัส (Scrub Typhus) หรือโรคไข้รากสาดใหญ่
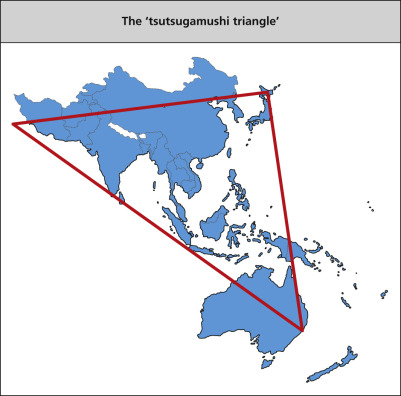
โรคสครับไทฟัสยังคงเป็นปัญหาทางด้านสาธารณะสุขในเขตเอเชียแปร์ซิฟิก(3) พบมากในพื้นที่ชนบทบริเวณทางตอนเหนือของประเทศญี่ปุ่นและด้านตะวันออกของประเทศรัสเซีย ลงไปจนถึงทางเขตตอนเหนือและบริเวณทางเหนือของพื้นที่ในเขตตอนใต้ของประเทศออสเตรเลีย ครอบคลุมไปจนถึงทางด้านตะวันตกของประเทศปากีสถานและอัฟกานิสถาน หรือที่เค้าเรียกกันว่าเป็นการแพร่กระจายในลักษณะ สามเหลี่ยม “tsutsugamushi triangle” หรือเรียกได้ว่าบริเวณดังกล่าวเป็นแหล่งที่มีโรคสครับไทฟัสเป็นโรคประจำถิ่น(5)
สาเหตุ
โรคสครับไทฟัสเกิดจากการติดเชื้อแบคทีเรียริกเก็ตเซียที่ชื่อว่า โอเรียนเทีย ซูซูกามูชิ (Orientia Tsutsugamushi) โดยมีตัวไรอ่อน (chigger) ซึ่งมีขนาดเล็กมากจนแทบจะไม่สามารถมองเห็นได้ด้วยตาเปล่าเป็นพาหะนำโรค และมีสัตว์ประเภทฟันแทะ (rodent) เช่น หนู เป็นแหล่งรังโรค ซึ่งคนจะสามารถติดเชื้อโอเรียนเทีย ซูซูกามูชิ ได้เมื่อถูกกัดด้วยตัวไรอ่อนที่มีเชื้อดังกล่าวอยู่ เป็นโรคที่ไม่ติดต่อจากคนสู่คน โรคสครับไทฟัสสามารถพบได้ทุกฤดูแต่จะพบมากในช่วงฤดูฝนจนถึงต้นฤดูหนาว(1)
พยาธิสภาพของโรคนี้จะทำให้เกิดหลอดเลือดอักเสบทั่วร่างกาย (Vasculitis) ผู้ที่ติดเชื้อสครับไทฟัสอาจจะมีการแสดงอาการของโรคช้าหรือเร็วก็ได้ขึ้นอยู่กับแต่ละบุคคล ผู้ที่ถูกตัวไรอ่อนกัดมักจะไม่มีอาการเจ็บจึงมักจะไม่รู้สึกตัวเมื่อถูกกัด หลังจากถูกกัดด้วยตัวไร่อ่อนที่มีเชื้อก่อโรคอยู่ เชื้อดังกล่าวจะมีระยะเวลาฟักตัวประมาณ 6-20 วัน (โดยเฉลี่ยประมาณ 10 วัน) หลังจากครบระยะฟักตัวของเชื้อผู้ป่วยมักมีอาการแสดงของโรคดังต่อไปนี้(5), (8), (9), (10)
- ปวดศรีษะมาก โดยเฉพาะบริเวณขมับและหน้าผาก
- ไข้ หนาวสั่น (ปกติมักจะมีไข้สูงประมาณ 40-45 องศาเซลเซียส)
- ปวดเมื่อยเนื้อตัว ปวดกล้ามเนื้อ
- บางรายอาจพบแผลบุ๋มสีดำคล้ายบุหรี่จี้ หรือที่เรียกว่า eschar ไม่เจ็บ ตรงบริเวณที่ถูกตัวไรอ่อนกัด ส่วนใหญ่พบตามซอกขาหนีบ รักแร้ ราวนม และข้อพับ อยู่นานประมาณ 6-18 วัน
- อาจมีการเปลี่ยนแปลงทางสภาพจิตใจ มีอาการสับสน และในบางรายอาจมีอาการหมดสติได้
- พบต่อมน้ำเหลืองอักเสบโต
- ผื่น
- อาจมีอาการตาแดง
- มีอาการไม่อยากอาหาร
การวินิจฉัย
การเพาะเชื้อทำได้ค่อนข้างลำบากและใช้เวลานาน ในปัจจุบันวิธีการตรวจวินิจฉัยมาตรฐานของโรคสครับไทฟัสคือวิธีการตรวจทางน้ำเหลือง (serology) ซึ่งเป็นการตรวจหาระดับแอนติบอดี (antibody) เพื่อดูการตอบสนองทางระบบภูมิคุ้มกันต่อเชื้อสครับไทฟัส โดยการเก็บเลือดผู้ป่วยขณะที่กำลังป่วย และเก็บเลือดอีกครั้งหนึ่งประมาณ 2 สัปดาห์หลังจากที่ผู้ป่วยมีอาการดีขึ้น เพื่อดูการเพิ่มขึ้นของระดับแอนติบอดีที่จำเพาะต่อเชื้อสครับไทฟัส จะเห็นได้ว่าการตรวจวินิจฉัยโรคสครับไทฟัสได้อย่างแม่นยำนั้นใช้เวลาค่อนข้างนานหลายสัปดาห์ และอาการแสดงทั่วไปของโรคสคับไทฟัสจะเหมือนกับโรคอื่นๆ ทำให้ยากต่อการวินิจฉัยได้อย่างรวดเร็ว ซึ่งข้อมูลที่ช่วยให้แพทย์ตระหนักถึงโรคสครับไทฟัสขณะที่ทำการตรวจวินิจฉัยคือ ประวัติการเดินทางก่อนที่จะเริ่มมีอาการป่วยหรือประวัติการสัมผัสกับสัตว์ต่างๆ เช่น เดินทางไปที่ไหน ไปมาเมื่อไหร่ สถานที่ที่ไปพบเจอสัตว์อะไรบ้าง เช่น หนู กระแต เป็นต้น เพื่อประเมินความเสี่ยงที่จะติดเชื้อสครับไทฟัสเนื่องจากสถานที่ที่ผู้ป่วยเดินทางไปอาจเป็นบริเวณที่มีการระบาดของโรคสครับไทฟัส(8)
การรักษา
โรคสครับไทฟัสเป็นโรคที่สามารถรักษาให้หายขาดได้ การรักษาทั้งในเด็กและผู้ใหญ่สามารถทำได้โดยการรับประทานยาปฏิชีวนะ คือ ยาด็อกซีไซคลิน (doxycycline) ขนาด 100 มิลลิกรัม วันละ 2 ครั้ง ติดต่อกันเป็นเวลา 7 วัน(11)
การป้องกัน(8), (11), (12)
ปัจจุบันยังไม่มีวัคซีนป้องกันสำหรับโรคสครับไทฟัส ดังนั้นการป้องกันที่สามารถทำได้ตอนนี้คือ
- หลีกเลี่ยงการเข้าไปในพื้นที่ที่เป็นแหล่งอาศัยของไรอ่อนที่เป็นพาหะ และการหลีกเลี่ยงไม่ให้ถูกตัวไรอ่อนที่มีเชื้อก่อโรคกัด โดยการทายากันแมลงที่มีส่วนผสมของสารจำพวกดีอีอีที (DEET: N,N-Diethyl-m-toluamide) ให้ทั่วทั้งตัวบริเวณผิวหนังที่ไม่มีเสื้อผ้าคลุมและฉีดพ่นเสื้อผ้าด้วยยาฆ่าแมลง permethrin (ห้ามฉีดยาฆ่าแมลง permethrin ไปที่ผิวหนังโดยตรงเด็ดขาด) หากคุณต้องการทาครีมกันแดด ให้ทาครีมกันแดดก่อนทายากันแมลง
- หากต้องตั้งค่ายในป่าควรเลือกสถานที่โล่งไม่มีหญ้า และควรพ่นยาฆ่าไรบนพื้นดิน หรือนอนบนเปลสนาม
- กินยาป้องกัน โดยการกินยาด็อกซีไซคลิน (doxycycline) 200 มิลลิกรัม สัปดาห์ละครั้ง ระหว่างที่อยู่ในพื้นที่ที่มีโรคนี้อยุ่ โดยให้เริ่มกินครั้งแรกก่อนเดินทาง 3 วัน และกินต่อจนกระทั่ง 6 สัปดาห์ภายหลังเดินทางกลับออกจากพื้นที่แล้ว
- หากมีไข้สูงหรืออาการเข้าได้กับโรคภายหลังออกจากพื้นที่ ให้รีบไปพบแพทย์
แนวโน้มสถานการณ์โรคสครับไทฟัส ในประเทศไทย
จากข้อมูลรายงานการเฝ้าระวังโรคของสํานักระบาดวิทยา กรมควบคุมโรค กระทรวงสาธารณสุข ยังได้รับรายงานการเกิดโรคสครับไทฟัสทุกปี จากการรายงานปีล่าสุด ข้อมูลเฝ้าระวังโรค ปี 2561 พบผู้ป่วย 9820 ราย จาก 75 จังหวัด คิดเป็นอัตราปวย 15.01 ต่อแสนประชากร เสียชีวิต 4 ราย คิดเป็นอัตราตาย 0.01 ต่อแสนประชากร ซึ่งจังหวัดที่มีอัตราการป่วยต่อแสนประชากรสูงสุด 5 อันดับแรกคือ แม่ฮ่องสอน ตาก น่าน เชียงราย และเชียงใหม่(6) อย่างไรก็ตามข้อมูลดังกล่าวได้มาจากการรายงานจากการให้ความร่วมมือจากสำนักงานสาธารณสุขจังหวัด โรงพยาบาล และสถานีอนามัยทุกแห่ง โรงพยาบาลรัฐทุกแห่ง แต่ยังไม่ครอบคลุมโรงพยาบาลเอกชนทั้งหมด ซึ่งในความเป็นจริงแล้วอาจมีจำนวนผู้ป่วยที่ติดเชื้อสครับไทฟัสที่ไม่ได้ถูกรายงานอีกมาก
ถึงแม้โรคสครับไทฟัสจะเป็นโรคติดเชื้อที่ไม่ร้ายแรงมาก ดูเหมือนจะพบได้น้อยเนื่องจากเป็นโรคที่มีอยู่แต่ขาดการรายงาน (underreported) ซึ่งส่งผลให้ทุกคนขาดความตระหนักถึงโรคนี้ สาเหตุหนึ่งของการพบการรายงานผู้ป่วยด้วยโรคสครับไทฟัสเป็นจำนวนน้อยมาจากแพทย์มักจะอาศัยการตรวจพบ eschar เป็นส่วนใหญ่ จึงทำให้ผู้ป่วยที่ไม่มี eschar ถูกวินิจฉัยเป็น ไข้ไม่ทราบสาเหตุ(9) อีกทั้งการวินิจฉัยโรคได้รวดเร็วนั้นทำได้ยาก ต้องใช้วิธีการตรวจทางน้ำเหลือง (serology) เท่านั้น ซึ่งต้องใช้เวลาและความชำนาญพิเศษ อาการของโรคไม่จำเพาะเจาะจง อาการทั่วไปคล้ายกับโรคติดเชื้ออื่นๆ เช่น โรคไข้เลือดออกเดงกี หรือโรคมาลาเรีย ทำให้ยากต่อการวินิจฉัยแยกโรค ส่งผลให้ผู้ป่วยได้รับการรักษาที่เหมาะสมล่าช้าซึ่งอาจะนำไปสู่อาการเจ็บป่วยที่รุนแรง ติดเชื้อแทรกซ้อนหรือเกิดอาการแทรกซ้อนที่ร้ายแรง เช่น ส่งผลต่อระบบปอด หัวใจ และสมองได้ ซึ่งนำไปสู่การถึงแก่ชีวิตได้ในบางราย
โรคมูรีนไทฟัส (murine typhus) (12)
โรคมูรีนไทฟัส หรือที่คนไทยเรียกกันทั่วไปว่า โรคไข้รากสาดใหญ่จากหนู เป็นโรคที่เกิดจากการติดเชื้อแบคทีเรียริกเก็ตเซียที่ชื่อว่า ริกเก็ตเซีย ไทฟี (Rickettsia Typhi) มีหมัดเป็นพาหะนำโรค สามารถติดต่อสู่คนได้โดยการถูกตัวหมัดที่มีเชื้อก่อโรคกัด ซึ่งตัวเชื้อแบคทีเรียก่อโรคจะอยู่ในอุจารระของหมัด เมื่อหมัดกัดมันจะปล่อยอุจจาระออกมาและเชื้อแบคทีเรียก่อโรคจะผ่านเข้าสู่ร่างกายคนหรือสัตว์ผ่านทางรอยกัดหรือโดยการเกาบริเวณที่ถูกกัด หรืออีกทางหนึ่งคือโดยการสูดหายใจเอาละอองอุจจาระที่มีเชื้อก่อโรคอยู่เข้าสู่ร่างกายหรือมือสัมผัสกับอุจจาระของหมัดแล้วมาถูตาโดยไม่ได้ตั้งใจ อย่างไรก็ตามเชื้อแบคทีเรียดังกล่าวไม่สามารถแพร่กระจายจากคนสู่คนได้
โรคมูรีนไทฟัสเป็นโรคติดเชื้อแบคทีเรียที่ไม่ร้ายแรง แต่สามารถก่อให้เกิดอาการแทรกซ้อนที่ร้ายแรงได้ในบางคน หลังจากถูกหมัดที่มีเชื้อก่อโรคอยู่กัด เชื้อดังกล่าวจะมีระยะเวลาฟักตัวเฉลี่ยประมาณ 10-14 วัน หลังจากครบระยะฟักตัวของเชื้อผู้ป่วยมักมีอาการแสดงของโรค ซึ่งอาการแสดงของโรคโดยทั่วไปจะเหมือนกับโรคสครับไทฟัส แต่ในผู้ป่วยโรคมูรีนไทฟัสจะไม่พบแผลบุ๋มสีดำคล้ายบุหรี่จี้ หรือที่เรียกว่า eschar
อาการแสดงทั่วไปที่พบได้บ่อย
- มีไข้ หนาวสั่น
- ปวดเมื่อยตามเนื้อตัว
- มีอาการไม่อยากอาหาร
- คลื่นไส้ อาเจียน
- ปวดท้อง
- ไอ
- ผื่น (ผื่นจะขึ้นประมาณวันที่ 5 เมื่อเริ่มมีอาการ)
อาการเจ็บป่วยที่รุนแรงพบได้น้อยและส่วนมากผู้ป่วยจะหายจากการเจ็บป่วยได้โดยสมบูรณ์ ซึ่งในบางรายสามารถหายได้เองโดยไม่ต้องได้รับการรักษาใดๆ อย่างไรก็ตามในผู้ป่วยบางรายหากไม่ได้รับการรักษาที่เหมาะสมสามารถนำไปสู่อาการเจ็บป่วยที่รุนแรงได้ และส่งผลต่อการทำงานของอวัยวะที่สำคัญต่างๆ เช่น ตับ ไต หัวใจ ปอด และสมอง เป็นต้น
อาการแสดงทั่วไปที่การตรวจวินิจฉัย
เนื่องจากโรคมูรีนไทฟัสมีอาการแสดงของโรคไม่จำเพาะเจาะจงและมีอาการทั่วไปคล้ายกับโรคอื่นๆมากมาย ข้อมูลสำคัญที่ช่วยในการวินิจฉัยโรคมูรีนไทฟัส คือ ประวัติการสัมผัสกับหมัด สัตว์จรจัด เช่น แมว หรือสัตว์ป่า เช่น หนู หรือสัตว์จำพวกโอพอสซัม (opossums) เนื่องจากการตรวจหาเชื้อในห้องปฏิบัติการใช้เวลานานหลายสัปดาห์ การทราบประวัติดังกล่าวจะช่วยให้แพทย์ตัดสินใจให้การรักษาได้รวดเร็วขึ้น ส่งผลให้ให้ผู้ป่วยได้รับการรักษาในเวลาที่เหมาะสม
สำหรับการตรวจหาเชื้อทางห้องปฏิบัติการจะใช้วิธีการตรวจเดียวกันกับการตรวจหาเชื้อสครับไทฟัส คือการตรวจทางน้ำเหลือง (serology test) ซึ่งถือว่าเป็นวิธีการตรวจที่เป็นมาตรฐานและให้ผลที่แม่นยำแต่ต้องอาศัยความชำนาญ และใช้เวลานาน
การรักษา
โรคมูรีนไทฟัสสามารถรักษาได้โดยการรับประทานยาปฏิชีวนะ คือ ยาด็อกซีไซคลิน (doxycycline) ขนาด 100 มิลลิกรัม วันละ 2 ครั้ง ติดต่อกันเป็นเวลา 7 วัน
โรคมูรีนไทฟัสเป็นโรคที่มีการระบาดและพบได้ทั่วโลก พบมากในบริเวณแถบเขตร้อนรวมถึงเขตชายฝั่งกึ่งเขตร้อน บริเวณที่มีการระบาดของหนู เช่น ตลาด ท่าเรือ รวมถึงประเทศไทย อย่างไรก็ตามข้อมูลด้านการระบาดของโรคมูรีนไทฟัสในประเทศไทยนั้นยังไม่มีการเก็บรวบรวมข้อมูลการเฝ้าระวังโรคที่เป็นระบบ อีกทั้งยังเป็นโรคที่พบการรายงานได้น้อยเนื่องจากไม่ถูกรายงานแต่ยังคงเป็นโรคที่พบได้เรื่อยๆ และเนื่องจากโรคมูรีนไทฟัสเป็นโรคที่เหมือนจะพบได้น้อยเนื่องจากขาดการรายงาน